Vaak is het een aangeboren afwijking. Soms ontstaat een UPJ stenose na een operatie van de nier of urineleider, of als reactie op een ontsteking of een steen. Dit komt door littekenvorming. Het kan dus zowel bij (kleine) kinderen als bij volwassenen voorkomen.
Een UPJ stenose komt meestal éénzijdig voor, zeer zelden aan beide zijden/nieren. Een UPJ stenose geeft niet altijd klachten. Soms wordt het bij toeval gevonden, doordat op een echo van de buik het nierbekken is uitgezet, of omdat de nierfunctie achteruit gaat. Klachten, die kunnen passen bij een UPJ stenose zijn pijnaanvallen in de zij/flank, vaak na het drinken van veel vocht in een korte periode, of omdat er een steen klem zit in het nauwe deel van de urineleider.
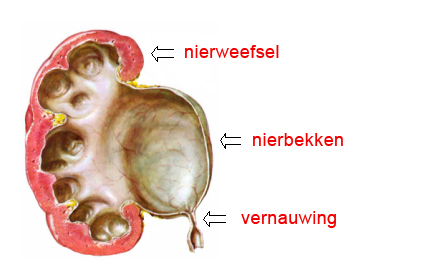
Bron: website Erasmus MC Subpelviene stenose
CT scan met contrast
Als een patiënt verdacht wordt van een UPJ stenose, wordt er meestal een CT scan gemaakt met contrast in de urinewegen, een zogenoemde CT-urinewegen. Je ziet dan een vernauwing van de urineleider met uitzetting van het nierbekken en vaak loopt het contrast langzamer uit de nier in vergelijking met de andere normale nier. Meer informatie over de CT scan vind je hieronder.
Renogram
Een alternatief onderzoek dat vaak bij kinderen wordt gebruikt is het renogram. Bij dit onderzoek wordt onderzocht hoe goed de nier werkt (links wordt vergeleken met rechts), en hoe snel de nier zijn urine kwijt kan. Bij een UPJ stenose zie je vaak een wat verminderde werking en een vertraging in de uitstroom van urine. Meer informatie over het renogram vind je hieronder.
Retrograad pyelogram (X-RPG)
Bij twijfel over de oorzaak van de klachten kan op de operatiekamer aanvullend een röntgen foto gemaakt worden terwijl er via de blaas contrast vloeistof wordt in de urineleider wordt gespoten. Zo kan de vernauwing nog beter in beeld worden gebracht.
Een CT-scan is een onderzoek, waarbij met röntgenstralen afbeeldingen worden gemaakt van dwarsdoorsneden van een deel van het lichaam.
De opnamen die door de CT-scanner worden gemaakt, geven een driedimensionaal beeld. Met de scan kan de arts afwijkingen aan de bloedvaten, organen of botten beter opsporen of beter in beeld krijgen. Met een CT scan van de urinewegen kunnen de radioloog en de uroloog de nieren, urineleider en blaas goed beoordelen. Zij kunnen bijvoorbeeld zien of er een tumor, een steen of een aangeboren of verworden afwijking is van en in de nier, urineleider en/of blaas.
Voorbereiding
Een CT-scan van de urinewegen is altijd met contrast vloeistof. U krijgt via een infuus in uw arm contrastvloeistof toegediend. Deze vloeistof zorgt ervoor dat de nieren en de urineleider beter zichtbaar zijn op de scan. Dit contrastmiddel kan in zeldzame gevallen leiden tot een allergische reactie en/of nierschade. Daarom moet u voordat er wordt begonnen met het onderzoek, een aantal vragen beantwoorden. In sommige gevallen wordt er ook bloed afgenomen om eventuele risicofactoren op te sporen. Daarnaast is het
noodzakelijk dat er een recente nierfunctie bekend is. Als de nierfunctie niet bekend is, kan het onderzoek vaak niet doorgaan!
Als blijkt dat er risicofactoren aanwezig, kan het zijn dat u op de dag van het onderzoek in het ziekenhuis wordt opgenomen. In het ziekenhuis krijgt u een infuus om nierschade of een allergische reactie te voorkomen.
Bij ondervulling is de kans op nierproblemen na een CT-onderzoek met contrast groter. Ondervulling wil zeggen dat er minder vocht in de bloedvaten aanwezig is. Neemt u daarom contact op met uw behandelend arts als u de dag voorafgaand aan het onderzoek of op de dag van het onderzoek last heeft (gehad) van ernstige diarree/ernstig braken of/en langer dan 3 dagen voorafgaand aan het onderzoek absolute bedrust heeft gehad.
Ook is het belangrijk dat u 12 uur voor het onderzoek geen ontstekingsremmende pijnstillers meer inneemt. Heeft u toch ontstekingsremmende pijnstillers binnen 12 uur voor het onderzoek ingenomen? Geef dit dan aan. Het kan zijn dat het onderzoek naar een later tijdstip wordt uitgesteld.
Onderzoek
De radiologisch laborant haalt u op uit de wachtkamer en brengt u naar de kamer waar het onderzoek plaatsvindt. De laborant stelt u voorafgaand aan het onderzoek een aantal vragen en vertelt u tijdens het onderzoek wat er gaat gebeuren. Daarna neemt u plaats op de onderzoekstafel. De laborant loopt de kamer uit, maar hij kan u wel zien. U kunt met hem praten via de intercom. De onderzoekstafel wordt langzaam door de opening in het midden van het apparaat geschoven. Zo nodig vraagt de laborant u tijdens het onderzoek even uw adem in te houden. U krijgt via een infuus in uw arm contrastvloeistof toegediend. Na het inspuiten van de contrastvloeistof kunt u een warm gevoel in uw keel en soms ook in uw onderbuik krijgen. Dit gevoel verdwijnt na een paar minuten. Het is belangrijk dat u tijdens het onderzoek zo stil mogelijk blijft liggen. Het onderzoek duurt 10 tot 25 minuten.
Nazorg
Omdat er contrastmiddel is toegediend moet u de rest van de dag meer drinken dan normaal. Hierdoor kan het contrastmiddel uw lichaam sneller via de urine verlaten. Overleg met uw behandelend arts als u een vochtbeperking heeft. U krijgt de uitslag van het onderzoek van uw behandelend arts.
Een renografie (renogram) is een nucleair onderzoek. Dat wil zeggen dat bij dit onderzoek een radioactieve stof wordt gebruikt.
Het doel van een renografie is om vast te stellen hoe goed uw nieren werken. Een arts meet hoe snel de nieren de radioactieve stof uit het bloed filteren en transporteren naar de blaas. U krijgt een renografie als uw arts vermoed dat er iets mis is met de werking van de nieren of de afvoer van urine.
Voorbereiding
U krijgt voor het renogram een halve liter water. Dit moet u opdrinken. Het water zorgt er voor dat de nieren harder gaan werken. Na 30 minuten plast u het uit op het toilet.
Onderzoek
Tijdens het onderzoek ligt u op uw rug. Voor het onderzoek mag u uw kleding aanhouden. Onder u hangt een camera. Via een infuus krijgt u een radioactieve vloeistof in uw arm gespoten. Deze stof maakt de nieren zichtbaar op de foto’s. Soms wordt ook een plasmedicijn ingespoten om de nieren nog harder te laten werken. Vervolgens worden de foto’s gemaakt en is het onderzoek klaar. Het hele onderzoek duurt ongeveer 60 minuten. Hierin zit een wachttijd van 30 minuten.
Nazorg
Na het onderzoek kunt u weer naar huis. U mag meteen weer autorijden. U kunt gewoon eten en drinken. Het is goed om wat meer te drinken. De radioactieve stof gaat uit het lichaam via de urine. Na het plassen moet u goed de handen wassen.
Het onderzoek is niet gevaarlijk. De hoeveelheid straling die u krijgt, is evenveel als bij een röntgenfoto. Na enkele dagen is alle radioactieve vloeistof uit het lichaam. U kunt een blauwe plek krijgen van de prik. Deze verdwijnt na een paar dagen vanzelf. Van de radioactieve vloeistof merkt u niets. De dokter van de afdeling nucleaire geneeskunde kijkt eerst naar de foto’s. Uw behandeld arts spreekt met u af, wanneer u de uitslag van het onderzoek krijgt.
Renografie bij kinderen
Bij kinderen tot en met 5 jaar wordt bij de afspraak voor het renogram ook een afspraak bij de dagbehandeling van het ziekenhuis gemaakt. Hier wordt een infuusnaaldje ingebracht als voorbereiding op het renogram-onderzoek. Na het inbrengen van het infuusnaaldje komt u met uw kind naar de afdeling Nucleaire Geneeskunde.
Voor aanvang van het onderzoek krijgt uw kind in de wachtkamer van de afdeling Nucleaire Geneeskunde water te drinken. Het drinken stimuleert de nierfunctie en de urineproductie. Kinderen krijgen een hoeveelheid drinken op basis van hun lichaamsgewicht. Voor kleine kinderen dient u een flesje met drinken of eigen voeding mee te nemen. U kunt vaak als ouder(s) bij het gehele onderzoek aanwezig blijven.
Na ongeveer 30 minuten wordt u kind verzocht goed uit te plassen. Daarna komt uw kind op de rug op de onderzoekstafel te liggen. Om te zorgen dat u kind tijdens het onderzoek stil blijft liggen kan gebruik worden gemaakt van fixatiemiddelen, zoals bijvoorbeeld een vacuüm-kussen.
Via het infuusnaaldje wordt een kleine hoeveelheid radioactieve stof toegediend. Onmiddellijk na de toediening worden er gedurende 30 tot 40 minuten opnamen gemaakt van de nier(en). Na ongeveer 10 minuten zal de uitvoerende radiologie laborant via het infuusnaaldje een plasmiddel (lasix) toedienen.
Wanneer de foto’s klaar zijn wordt u kind nog eenmaal verzocht om uit te plassen. Hierna wordt er nog één opname gemaakt. De laborant vertelt u wanneer het onderzoek klaar is. U kunt dan weer naar huis.
Als er bij u een retrograad pyelogram (X-RPG) wordt verricht, wordt er meestal ook direct een inwendig slangetje (JJ katheter) geplaatst. Dit slangetje geeft meteen verlichting van de klachten. Meer informatie over de plaatsing van een JJ katheter vind u hieronder.
De behandeling van een UPJ stenose is afhankelijk van de werking van de nier en de klachten: als er geen klachten zijn, hoeft er niet altijd wat aangedaan te worden.
Als de nier heel weinig meer doet maar wel klachten geeft, wordt er soms een totale verwijdering van de nier, nefrectomie, besproken. Bij klachten en een goede functie van de nier wordt een pyelumplastiek verricht.
Als de nier het nog goed doet en de patiënt last heeft, dan wordt de vernauwing verholpen. Tijdens de behandeling knipt de arts het vernauwde deel van de urineleider eruit. Daarna hecht hij of zij de stomp van de urineleider weer aan het nierbekken. Deze nieuwe verbinding noemen we ook wel anastomose. Deze operatie heet een pyelumplastiek.
Deze operatie kan open (met een snee in de zij) gedaan worden, dit is de meest gebruikte manier bij kinderen. Ook kan het met een kijkoperatie (laparoscopie) of met behulp van een robot geopereerd worden. De opname duurt meestal 2 á 3 dagen. Na de behandeling blijft er een zogenaamde JJ-katheter (splint) achter tussen de nier en de blaas. Deze zorgt ervoor dat de nieuwe verbinding netjes geneest. Deze katheter blijft 2 tot 4 weken zitten. Daarna verwijderen we deze op de polikliniek. Voor het verwijderen van de katheter brengt de arts een instrument met een kleine camera in de blaas. Bij vrouwen doen we dit via de schede met een star buisje. Bij mannen doen we dit via de penis met een flexibel instrument. De slagingskans van deze operatie is hoog: ongeveer 90-95%.
Complicaties komen niet veel voor. Mogelijke complicaties zijn: nabloeding, wondinfectie en koorts. De urine kan rood gekleurd zijn. Dit komt doordat bloed zich mengt met de urine. Dit kan vooral de eerste dag na de operatie voorkomen. Ook kunt u misselijk zijn van de narcose. Meestal kunt u na 2 tot 5 dagen naar huis.
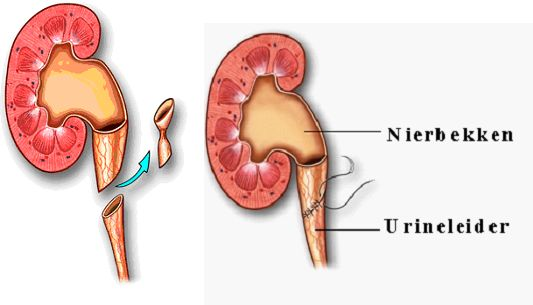
Bron: Patiëntenfolder operatie UPJ stenose van Diaconessenhuis Utrecht
Onderstaande animatie video werd gemaakt voor de patiënten in het ErasmusMC
Voor meer video's, ook in het Engels en Turks, kijk hier.
Nazorg bij kinderen
Na de operatie kan het zijn dat uw kind een aantal katheters (buigzame slangetjes/
buisjes) in zijn of haar buik heeft.
Een wonddrain: De wonddrain komt via je huid naar buiten, via die zijde van je lichaam waar je geopereerd bent. Deze zorgt ervoor dat wondvocht en bloed uit je lichaam gaat. Dit wondvocht en bloed vangen we op in een dicht zakje dat aan de drain vastzit. Het lijkt een beetje op een lampionnetje met van die harmonicavouwen erin. Na 1 of 2 dagen halen we de drain uit de wond.
De splint (stent): Een splint is een blauw of wit slangetje waarvan je het grootste gedeelte niet ziet. Het zorgt ervoor dat de nieuwe verbinding tussen de nier en de urineleider open blijft. De splint heeft ook een uitgang naar buiten. Die kun je wel zien. Er zit een zakje aan waar de urine in loopt. Voordat je naar huis mag, halen we dit opvangzakje eraf en plaatsen we een dopje op de splint. Twee weken na de operatie kom je terug naar de polikliniek. We halen dan de splint er weer uit.
De dubbel J katheter: Alleen bij de laparoscopische operatie krijg je een dubbel-Jkatheter. Dit is een dun, soepel buisje (je kan het ook slangetje noemen) met aan de beide uiteinden een krul, waarvan de
ene krul in de nier ligt en de andere in de blaas. Het slangetje ligt in de nier, gaat dan door de urineleider naar de blaas. Het neemt even de taak van de urineleider over en zorgt ervoor dat de urine van je nier naar je blaas kan. Dit buisje zit in je buik en kun je niet zien. Je merkt er meestal niets van. Sommige kinderen kunnen wat krampen voelen. Ongeveer 1 maand na de operatie mag deze katheter eruit.
Hiervoor moet je nog een keer naar het ziekenhuis komen. Je gaat nog een keer onder narcose op de operatiekamer.
De epiduraal katheter: Dit is een heel dun plastic slangetje in je rug (een soort infuus). Via dit slangetje kunnen we je medicijnen tegen de pijn geven. Doordat het in je rug zit, komen de medicijnen precies op de goede plek en werken zo het beste. Deze epiduraal katheter blijft meestal 1 of 2 dagen zitten. Of
langer als jij dat nodig hebt.
De urinekatheter: Dat is een dun slangetje dat via je plasgaatje, via je plasbuis, in je blaas zit. Je urine (plas) loopt dan door het slangetje, door je urinebuis, uit je blaas in een opvangzak. Jij hoeft er niets voor te doen. Deze urinekatheter houd je zolang je de epiduraal katheter hebt. Wanneer de epiduraal katheter er
uit mag, halen we ook de urinekatheter weg. Je kan dan weer zelf plassen.
Een infuus: Dit is een flexibel buisje dat in een bloedvat in je arm of been zit. Via het infuus kun je vocht (drinken) en medicijnen (bijvoorbeeld antibiotica) krijgen. Het infuus halen we weg als je zelf goed eet, drinkt, medicijnen kunt slikken en de epiduraal katheter er uit is.
Mogelijke bijwerkingen van de pyelumplastiek:
Na de operatie kun je pijn hebben in je buik, waar de wond zit. Daarom krijg je na de operatie medicijnen tegen de pijn. Via de epiduraal katheter en drie of vier keer per dag een paracetamol (zet)pil. Tegen de blaaskrampen krijg je een drankje of tablet, dit medicijn heet dridase. Het kan zijn dat je ongeveer een half uur na het innemen van de dridase een rood gezicht krijgt. Dit gaat vanzelf weer over. Na het uithalen van de urinekatheter kan het plassen de eerste paar keer nog wat pijnlijk zijn. Dit gaat na een poosje weer over.
Bij je urine kan tot 10 dagen na de operatie nog bloed zitten. Dit komt door de operatiewond. Hierdoor kan je urine rood kleuren, maar dit doet geen pijn.
Mogelijke complicaties bij kinderen
Wondinfectie: Na de operatie heb je een wond of 4 kleine wondjes op je buik. Soms kan de wond gaan ontsteken. De wond wordt dan rood, er kan pus uitkomen, het kan pijn doen en je kunt koorts krijgen. Tegen de wondinfectie krijg je medicijnen, antibiotica, zodat deze weer overgaat.
Urineweginfectie: De kans op een urineweginfectie is na de operatie groter. Om dit te voorkomen, krijg je antibiotica via je infuus en na een dag antibiotica in een drankje of tablet.
Blaaskrampen: Door de urinekatheter kun je blaaskrampen krijgen. Je krijgt daarom drie keer per dag Dridase. Dat is een medicijn tegen blaaskrampen. Voordat de urinekatheter er uit wordt gehaald, stop je met de dridase. Te veel plassen Sommige kinderen gaan na de pyelumplastiek te veel plassen. De verpleegkundige schrijft precies op wat je drinkt en plast.
Verstopping van de splint en/of de urinekatheter: In de splint of urinekatheter kunnen bloedstolsels komen.
Daardoor raakt het slangetje verstopt. De verpleegkundige probeert de stolsels op te lossen door met een spuitje zoutoplossing het slangetje door te spuiten.
Pijn of koorts: Het kan zijn dat een kind pijn of koorts krijgt als er een dopje op de splint wordt gedaan. Dan wordt opnieuw een opvangzakje voor de urine aangesloten. Soms gaan ze dan met een opvangzakje, voor urine, aan de splint naar huis.
Naar huis
Het is belangrijk dat je thuis ook goed drinkt. Bij je urine kan tot 10 dagen na de operatie nog bloed zitten,
waardoor deze rood van kleur is, dit is normaal. Je krijgt medicijnen, antibiotica, mee naar huis. Deze moet je
gebruiken tot je weer bij de dokter op de polikliniek komt. Het is de bedoeling dat, als je 1 x per dag antibiotica hebt, je dit 's avonds neemt.
Bescherm verse littekens tegen de zon in verband met makkelijk verbranden. Smeer hiervoor zonnebrandcrème met hoge beschermingsfactor.
Als je een splint hebt, kom je na twee weken terug op de polikliniek. Dan halen we de splint (blauw of wit slangetje) eruit.
Als je een dubbel J katheter hebt, kom je na 4 tot 6 weken naar de dagbehandelingsafdeling. Deze katheter halen we er op de operatiekamer tijdens een narcose weer uit. Je mag meestal dezelfde dag weer naar huis.
Je krijgt een afspraak op de polikliniek bij de dokter. Deze wil bekijken of de operatie goed gelukt is en hoe het met je gaat.
Bij een 'open' pyelumplastiek
Als je een splint hebt mag je alleen douchen. Na het verwijderen van de splint, op de poli, mag je na 1 dag in bad als de wond niet lekt en er goed uitziet.
Zolang de splint er nog in zit, is sporten en zwemmen niet toegestaan. Ook wilde spelletjes en trampoline springen moet je niet doen. De splint kan het nierweefsel beschadigen. Er ontstaan dan bloedingen. De eerste 6 weken mag je niet sporten of zwemmen.
Als je een splint hebt, moet je op de insteekplaats dagelijks bethadine jodium oplossing doen. Hier kunnen je ouders je thuis bij helpen.
Als je een splint hebt, moet je samen met je ouders iedere dag kijken of de splint nog goed vast zit met de pleister. Zo niet, dan moet er een nieuwe pleister op. Op de afdeling laten we je zien hoe deze het beste geplakt kan worden met een ‘tunneltje’.
Bij een 'laparoscopische' pyelumplastiek
Je mag drie dagen na de operatie weer (kort) douchen.
Na een laparoscopische operatie mag je na 1 week in bad.
Met een katheter in de nier (dubbel J katheter) is sporten en zwemmen niet toegestaan. Ook wilde spelletjes en trampoline springen mag je niet doen. De katheter kan het nierweefsel beschadigen. Er ontstaan dan bloedingen.
Nefrectomie is het operatief verwijderen van de nier en het vet rondom de nier. Soms worden ook de urineleider of de bijnier en de omringende lymfeklieren weggenomen.
In veel gevallen wordt een nier verwijderd bij nierkanker. Maar ook een ongeval, een infectie van de nier of een niet-werkende nier die klachten geeft kunnen een reden zijn om uw nier te verwijderen. Uw behandelend arts bespreekt met u wat in uw geval de reden is.
De operatie
Voor de operatie wordt u onder algehele narcose gebracht. In veel gevallen ligt u tijdens de operatie op uw zij en maakt de arts een snee ter hoogte van uw ribbenboog. Tegenwoordig voert de arts ook vaak een kijkoperatie uit. U krijgt dan drie tot vijf kleine sneetjes in uw buik/flank. Via deze sneetjes kan de arts zijn instrumenten inbrengen en de operatie uitvoeren. Hij kan de nier verwijderen via een kleine snee onderin uw buik. Deze techniek heeft verschillende voordelen: de operatiewonden zijn kleiner, het bloedverlies is minder en na de operatie hebt u over het algemeen minder (pijn)klachten.
Soms is het nodig om ook de urineleider weg te nemen. De operatie wordt dan complexer en groter. De arts maakt dan een extra snede van ongeveer drie centimeter in uw onderbuik. In de meeste gevallen heeft de uroloog dit vooraf al met u besproken.
De weggenomen nier wordt opgestuurd voor nader microscopisch onderzoek. Dit onderzoek neemt enige dagen in beslag. De uitslag van dit weefselonderzoek bespreekt de uroloog met u.
Nazorg
Na de operatie wordt u wakker op de uitslaapkamer. Op de uitslaapkamer controleren we nauwkeurig uw temperatuur, bloeddruk, polsslag, zuurstofgehalte en hartritme. Als het goed met u gaat, brengen we u naar de verpleegafdeling.
Blaaskatheter en wonddrain: Tijdens de operatie hebt u een blaaskatheter en eventueel een wonddrain gekregen. De blaaskatheter is nodig om na de operatie uw urine te controleren. De wonddrain zorgt ervoor dat overtollig bloed en wondvocht uit de operatiewond wordt afgevoerd. De blaascatheter en de wonddrain worden binnen enkele dagen in overleg met uw uroloog verwijderd.
Maagsonde: Tijdens de operatie zijn uw darmen niet actief. Zij hebben ook na de operatie tijd nodig om goed op gang te komen. Hierdoor kan de maag geen maagsappen afvoeren. In verband hiermee kunt u tijdelijk een maagsonde krijgen. Dat is een slangetje dat via uw neus naar uw maag loopt. Afhankelijk van uw herstel zal ook deze maagsonde voordat u wakker wordt of binnen enkele dagen worden verwijderd.
Pijnstillers: Na de operatie zorgen we constant voor een goede pijnstilling. Het kan zijn dat u pijnstillers krijgt via een slangetje in uw rug. Het kan ook zijn dat u een pompje met pijnstillers krijgt dat u zelf kunt bedienen. Zodra uw pijnklachten afnemen, gaat u over tabletten.
Vochthuishouding: Ook kijken we na de operatie ook goed naar uw vochthuishouding. We houden bij hoeveel u drinkt en hoeveel u plast. Bovendien wordt de functie van de overgebleven nier gecontroleerd door
middel van bloedonderzoek.
Naar huis
Na een open nieroperatie kunt u over het algemeen na vijf tot veertien dagen weer naar huis. De opnameduur na een kijkoperatie varieert van vier tot zeven dagen.
Het verwijderen van een nier is een grote ingreep. Het kan enige tijd duren voordat u weer volledig hersteld bent. Uw leeftijd, algemene conditie en de aard van de operatie spelen hierbij een belangrijke rol. Afhankelijk van uw genezingsproces functioneert u na een tijdje weer zoals u dat gewend was.
Het is van belang dat u in de eerste weken na ontslag niet te veel en niet te zwaar tilt. Na zes weken kunt weer sporten. De wonden hebben bij normale genezing geen speciale verzorging nodig. Hechtingen zijn vaak oplosbaar en hoeven dus niet verwijderd te worden.
U krijgt een afspraak mee voor controle bij uw uroloog. Tijdens deze controle vraagt de uroloog hoe het met u gaat. Ook bespreekt hij met u de uitslag van het weefselonderzoek en eventuele behandelingsmogelijkheden.
De afvloed van urine van de nieren naar de blaas verloopt niet altijd goed. In sommige gevallen, zoals bij pijn, koorts, achteruitgang van de nierfunctie of na een operatie is het nodig om de afvloed van urine van de nier naar de blaas te verbeteren.
Dan zal de uroloog met u een van bovenstaande drainagetechnieken bespreken.
Een JJ (dubbel J) katheter is een stent die in de urineleider van nier naar blaas wordt geplaatst. Op die manier kan de urine beter doorstromen richting de blaas. Het plaatsen van een JJ katheter gebeurt vaak via de plasbuis. De JJ katheter is aan de buitenkant niet zichtbaar. Bij een deel van de patiënten geeft de JJ katheter klachten zoals blaaskrampen of flankpijn.
Een nefrodrain of nefrostomie katheter is een slangetje waarmee een verbinding van de nier door de huid naar buiten wordt gemaakt. Door deze verbinding kan de urine in een zak worden opgevangen, welke bij het lichaam wordt gedragen. De plaatsing van een nefrodrain gebeurt vaak onder lokale verdoving en kan door de uroloog of de radioloog worden uitgevoerd.